前言
本文件按照GB/T 1.1—2020《标准化工作导则 第1部分:标准化文件的结构和起草规则》的规定起草。
本文件由中华口腔医学会口腔修复学专业委员会提出。
本文件由中华口腔医学会归口。
本文件起草单位:由空军军医大学第三附属医院负责起草,(以下按论证专家姓氏笔画为序)四川大学华西口腔医院、武汉大学口腔医院、北京大学口腔医院、中国人民解放军总医院、空军军医大学第三附属医院、上海交通大学医学院附属第九人民医院、浙江大学医学院附属口腔医院参与论证。
本文件主要起草人:张玉梅、冯志宏、白石柱、董岩、张燕、宋文、李艳。
本文件起草论证专家(按姓氏笔画为序):于海洋、王贻宁、冯海兰、刘洪臣、陈吉华、张少锋、赵铱民、高勃、蒋欣泉、傅柏平。
引言
全口义齿是无牙颌患者的一种修复方式。
全口义齿是一种技术敏感性很强的修复体,每一临床操作步骤都会影响到修复体的最终质量。无牙颌印模及模型的制取会最终影响到全口义齿的固位、稳定、美观、以及最后的咀嚼效能。因此无牙颌印模及模型的制作规范是保证全口义齿修复质量的前提。
本标准通过对无牙颌印模及模型制取过程中每一操作步骤进行规范,确保临床全口义齿修复过程中印模及模型的质量,从而提高全口义齿修复质量。
本标准不包含全口义齿数字化制作内容。
全口义齿修复的印模与模型制作规范
1 范围
本标准给出了全口义齿修复的印模与模型制作的临床操作规范。
本标准适用于全口义齿及全口覆盖义齿。
2 规范性引用文件
本文件没有规范性引用文件。
3 术语和定义
下列术语和定义适用于本文件。
3.1 全口义齿 complete denture
采用人工材料替代缺失的上颌或下颌完整牙列及相关组织的可摘义齿修复体。
3.2 印模 impression
用可塑性印模材料取得的无牙颌上、下颌牙槽嵴和周围软硬组织的解剖和功能形态的阴模。
3.3 模型 cast
灌注模型材料(例如石膏或人造石)于印模内形成的物体原型。
4 全口义齿初印模与初模型的制作规范
4.1 初印模托盘的选择
制取初印模可选择成品无牙颌托盘。在口内试戴托盘,通常托盘应比牙槽嵴宽2-3mm,周围边缘高度应离开黏膜反折处约2-3mm。选择下颌托盘时,托盘后缘必须要盖过磨牙后垫,远中舌侧的区域超过下颌舌骨嵴;选择上颌托盘时,唇颊系带处应呈切迹,后缘需盖过两侧翼上颌切迹,后部可以延伸至腭小凹后3-4mm。
4.2 初印模材料的选择
初印模可用临床常用藻酸盐类印模材即可。
4.3 初印模制取的方法
4.3.1 制取下颌初印模
在下颌托盘上涂一层藻酸盐粘接剂,在等待粘接剂干燥的同时让患者漱口。用边缘圆钝的调拌刀调拌藻酸盐印模材料,形成均匀的奶油状形态,期间注意排尽气泡。之后迅速地将印模料放置到托盘上,覆盖托盘的边缘以及远中舌侧的区域以保证印模能有很好的延伸。
取模时站在患者的右前方(习惯使用左手的医生站在相反的方向),使用右手拇指、食指和中指拿稳托盘,用口镜或者左手食指牵拉患者左侧的口角和邻近的嘴唇,从牵拉开的口角处旋转就位托盘。用左手或者口镜牵拉开下唇,使托盘柄对准面部中线,覆盖牙槽嵴。嘱患者抬舌,随后轻轻下压托盘,在前部托盘就位时使舌头轻触前部托盘顶部,然后就位后部托盘。使用口镜或者食指将颊侧软组织牵拉出,以防在颊棚区和托盘之间形成肥厚的软组织垫。嘱患者像平常一样进行闭口运动,越自然越好。医生在脸颊部(较托盘边缘稍高的位置)和唇部做肌功能修整。然后用双手食指压住托盘前磨牙位置,大拇指放在下颌骨下缘。印模结固的整个过程都需要用手扶住并且保持稳定。完全凝固后,用水气枪轻吹印模边缘,以水气轻轻分离印模边缘与黏膜,使印模易于取下。
4.3.2 制取上颌初印模
托盘表面涂藻酸盐印模料粘接剂,嘱患者漱口,调拌藻酸盐,将印模材料放置到托盘内(具体操作同下颌)。
站在患者的右后方(习惯使用左手的医生站在相反的方向),用椅位的头枕部支撑患者头部,防止其过度向后仰。左手绕过患者头部,用口镜或者手指牵拉患者上唇和左侧口角。用右手拇指、食指和中指抓紧托盘旋转就位,托盘后缘、翼上颌切迹的位置先就位,然后旋转就位托盘前部。托盘手柄应与面中线对齐。牵开左侧颊部,确认藻酸盐印模材料包裹了托盘后部全部边缘,同样的方式检查右侧。牵开嘴唇,让藻酸盐流入唇侧前庭沟,防止产生气泡。嘱咐患者在不接触下颌牙槽嵴的情况下尽可能地做闭口运动。医生应在唇部、颊部区域的托盘边缘下方做肌功能修整,让患者轻轻左右移动下颌。保持托盘稳定直至藻酸盐印模材料完全凝固,用水气枪轻吹印模边缘,以水气轻轻分离印模边缘与黏膜,使印模易于取下。
4.4 对初印模的要求
印模完整,边缘光滑伸展到位。印模应覆盖主要的解剖结构,包括下颌的磨牙后垫、下颌舌骨嵴后凹、外斜嵴等,上颌的上颌结节、腭小凹、翼上颌切迹等。
4.5 初模型的灌制
用缓慢流动的自来水冲洗净印模组织面的唾液并用面巾纸吸干水分,喷涂消毒剂。模型灌制前将印模表面的消毒剂冲洗干净,并吹掉多余的水分,切勿过于干燥以免藻酸盐印模变形。藻酸盐印模必须在5分钟内灌制。
可采用二次灌注法进行初模型的灌制。首先,将印模冲洗干净并吸干水分,用变色笔沿印模边缘外侧下方3mm处画线。之后,采用牙科模型石膏粉进行模型灌制。按照说明书的水粉比例调拌适量的石膏,用调刀取少量石膏置于印模组织面最高处,轻轻振动托盘,使石膏先覆盖整个印模组织面和边缘至画线处,然后继续灌注石膏至适当厚度,使石膏表面保留数个凸起以便在二次灌注时形成支撑。待印模组织面向上放置的石膏充分硬固后,重新调拌适量的石膏,将其堆放于水平放置的玻璃板上,将部分灌制完成的印模和模型向下翻转,石膏面向下水平置于新调拌的石膏上,并使石膏包裹至印模边缘画线位置,宽度约3-5mm,模型最薄处的厚度大于10mm。待石膏充分硬固后,再将印模与模型分离。下颌印模灌注模型时特别需要注意的是:印模的后部、磨牙后垫的位置应该有足够的石膏支持,印模舌侧的区域应该平坦,形成完整、丰满的舌侧区域。
4.6 对初模型的要求
用模型修整器修整模型,确保模型周围有宽度为3-5mm围堤,围堤与模型间有深约2-3mm的沟槽。下颌形成低平的中央“舌体”区域。在有明显倒凹的地方添加基板蜡,为下一步制作个别托盘、制取终印模做准备。
5 全口义齿终印模与终模型的制作规范
5.1 个别托盘的制作方法与要求
制取二次印模的方法不同,有不同的个别托盘制作方法。在此以常规个别托盘为例。
5.1.1 初模型的分析和划线
对模型的软硬组织进行分析,标志出需要缓冲区域。用带颜色的铅笔分别画出模型的黏膜反折线及个别托盘的边缘线。个别托盘边缘线比黏膜反折线短2mm左右,上颌后缘区在腭小凹后3-4mm,下颌后缘覆盖磨牙后垫。
5.1.2 初模型的局部缓冲处理
以下区域需要衬垫一层薄蜡,进行局部缓冲。下颌磨牙后垫、上颌模型切牙乳头和腭皱的区域、所有的隆突、移动度过大的软组织及尖锐、突出的骨性部位,例如狭窄牙槽嵴顶、突出的下颌舌骨嵴或者是颊侧的骨性突起等。
5.1.3 个别托盘的材料
可以采用光固化树脂材料或丙烯酸树脂材料(本规范以光固化树脂材料为例)。
5.1.4 个别托盘的制作方法
均匀地在模型上涂一层分离剂,干燥后将树脂材料均匀铺在模型上,用均匀的压力使树脂片与模型紧密贴合,保持树脂片厚度均匀约2mm。按照个别托盘的边缘线切割多余的树脂材料。然后用切割下来的树脂材料制作托盘把手。上颌托盘把手在尺寸、位置和方向上应该和上中切牙相似,下颌托盘把手应该朝上放置在下前牙的位置上,高约15mm,宽约10mm。下颌托盘在下颌第一磨牙处放置狭长的指支托,制取印模时要用双手食指扶住这个位置防止边缘变形。指支托的高度最好与 平面平齐,长度相当于下颌第一磨牙和第二前磨牙的近远中向的宽度。树脂完全硬固后,取下个别托盘,小心地修整托盘边缘。唇、颊系带的部位用树脂磨石磨出较多的空隙。制作完成的个别托盘应该干净、表面光滑。
5.2 边缘整塑材料的选择
通常选用边缘整塑蜡,也可选择边缘整塑硅橡胶。
5.3 边缘整塑的方法
5.3.1 检查个别托盘
在口内检查个别托盘的边缘延伸和外形。托盘边缘应比前庭沟深度短约2mm。所有系带的部分要留有2mm的空间,检查舌系带(颏舌肌附着部位),嘱患者舔上唇并且从一侧向另一侧移动,如果托盘随着移位,则要磨改托盘至稳定为止。下颌托盘后缘覆盖磨牙后垫,颊侧不能超过外斜线,舌侧后缘延伸至下颌舌骨嵴后凹。上颌托盘后缘在腭小凹后3-4mm。检查托盘手柄有无过长、是否舒适、易于把持。
5.3.2 边缘整塑
采用边缘整塑蜡进行整塑。将其烤软后粘在托盘边缘,经水浴定温后放入口内进行边缘整塑。边缘整塑最好分段进行,边缘整塑时必须保证托盘完全就位和稳定不动,整塑蜡不能进入托盘组织面与黏膜之间,进入组织面的整塑蜡可用锐利的手术刀刮除。
下颌根据图1所示分区添加边缘整塑蜡,一次只在一侧进行整塑。
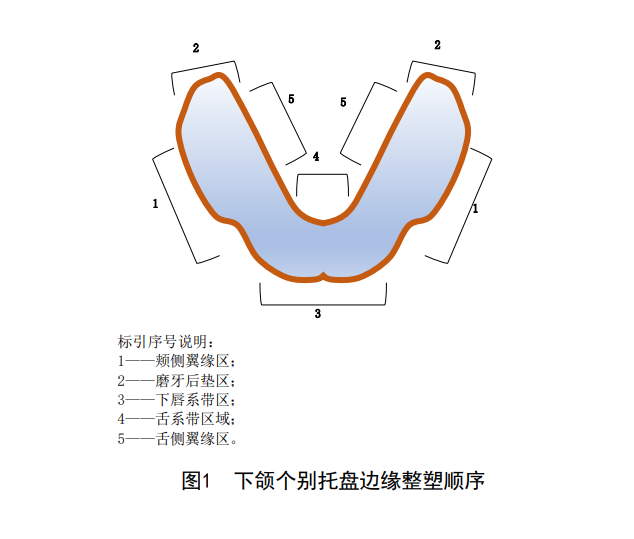
区域1: 在此区域添加边缘整塑蜡后,将托盘完全就位,嘱患者做噘嘴及闭口运动,医生用手指轻轻的按压面颊部,注意不要按压边缘整塑蜡的部位。
区域2:添加大量的整塑蜡,恒温水浴,小心地旋转托盘放入口内,待托盘就位后嘱患者闭口,保持食指扶在指支托上,抵抗闭口的力,成形颊肌、咬肌周围区域和磨牙后垫区域。
区域3: 添加薄层的整塑材料,恒温水浴,小心地放入口内,嘱患者轻咬放在指支托上的手指,成形唇缘及系带。
区域4: 托盘边缘添加整塑蜡,小心地就位。医生将手指置于下颌切牙区域,嘱咐患者用舌头轻推手指。
区域5: 放置较多的整塑蜡,小心地就位,嘱咐患者用舌头轻推放在前牙区的手柄或者手指,并作吞咽动作。在放入托盘时,需要用口镜推开舌体。可重复加热整塑,直至边缘形状不再改变。
在每一个阶段都应用锐利的手术刀片修去个别托盘组织面多余的整塑蜡,直至整塑蜡与托盘形成光滑移行的对接。边缘整塑蜡只用于明确边缘延伸范围。
上颌按照图2所示的区域依次添加边缘整塑蜡,一次只在一侧进行整塑。
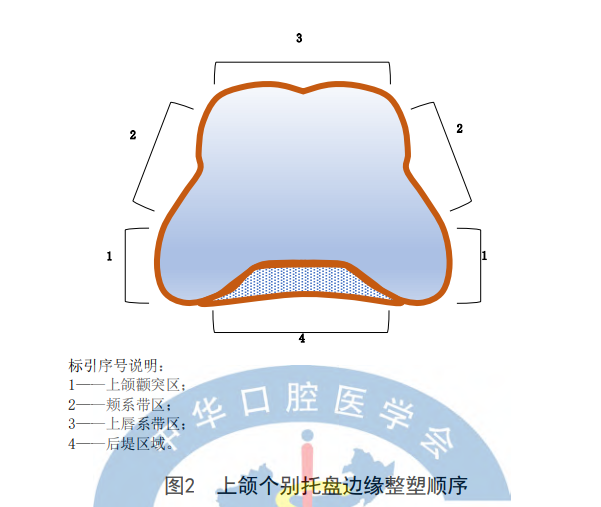
区域1: 添加较高、宽的整塑蜡,恒温水浴,放置到口内。轻轻按压患者面颊部同时嘱咐患者左右移动下颌。
区域2: 在闭口的状态下进行边缘整塑,用手指轻轻的按压面颊部,嘱患者做噘嘴动作。
区域3: 嘱患者做吸吮动作和医生牵拉上唇向下的状态下完成边缘整塑。
在这一步完成后小心地去除流到托盘内部的整塑蜡。
区域4:在托盘后部组织面侧添加厚度2-3mm的整塑蜡,进行后部边缘封闭。就位托盘,用手指下压该区域。将托盘取出,冷却。用锋利的小刀去除因挤压溢出托盘以及托盘内部覆盖在上颌结节区域的整塑蜡,整塑蜡应该只到达翼上颌切迹和腺体区域。
5.4 终印模的制取
5.4.1 个别托盘的准备
除上颌后腭部的边缘封闭区外,将边缘整塑蜡在宽度和高度上均匀回切1mm,在系带处加深1mm。在上颌中央腭皱区用圆形磨石磨出印模材料溢出孔。如果骨性隆突的部位软组织较薄,则要在这个隆突的部位制备印模料溢出孔。如果牙槽嵴顶存在较厚的、活动性强的软组织,相对的托盘内部应留出间隙加以缓冲或者托盘开窗,防止软组织移位、变形。干燥托盘,在托盘组织面和边缘处均匀的涂上一层托盘粘接剂。
5.4.2 选取终印模材料
可选择有弹性的、流动性好的聚醚硅橡胶或轻体硅橡胶印模料。也可以选择藻酸盐类材料,但要控制水粉比和流动性。
5.4.3 制取下颌终印模
将调拌好的终印模材均匀地涂布于托盘整个组织面,直至托盘边缘的外侧。调拌的同时让患者漱口后,用纱布快速地擦去明显的唾液。旋转放入托盘,当医生轻压托盘后部时让患者轻轻地抬起舌头,然后使全部托盘就位,让患者放松舌头。牵拉起唇部、颊部,排出前庭沟处的气泡。双手食指放在后牙区指支托上稳定托盘,进行肌功能修整。a)轻轻按压颊部和嘴唇,b)让患者用舌头稳定地轻压前牙区手柄,c)让患者围绕医生手指做撅嘴、吮吸的动作,d)让患者闭口轻咬放在指支托上的手指,做吞咽动作。在制取印模的过程中,反复多次的重复这些动作。制取的整个过程都应该用手指扶稳,不要向下推托盘。印模材料凝固后,放松嘴唇和颊部,取出印模。
5.4.4 制取上颌终印模
用纱布快速地擦去牙槽嵴和上腭的唾液。旋转放入托盘,向上、向后完全就位托盘后部,牵拉起嘴唇和颊部有利于前庭沟的空气排出,使印模材料能很好的向上流动,而不是向下流入咽部。确保托盘的手柄和面中线在一条直线上。中指按压在上腭中央靠近腭腺的位置保持托盘的稳定。用另外一只手向下牵拉患者嘴唇,轻轻按压面部帮助边缘成形。嘱咐患者做撅嘴和左右移动下颌的动作,重复做几次,保持托盘稳定、不移动,直至印模料凝固从口内取出。
5.5 对终印模的要求
表面没有气泡,边缘没有缺损,印模材料应有1-2mm的厚度,印模材料覆盖的范围包括磨牙后垫和下颌舌骨嵴后部的间隙。印模消毒方法同4.5。
5.6 终模型围模灌制的方法
5.6.1 划线
在印模周围用标记笔标记出围模的范围,一般为印模边缘高点以下3mm。
5.6.2 蜡条和蜡片围模法
沿着围模标记线涂抹熔蜡,用蜡条封闭标记线形成围堤,宽约3-5mm,用蜡片封闭下颌印模舌体的区域,用蜡片围绕印模形成盒状。所有的连接处必须用热蜡封闭,防止石膏在震动的时候流出到工作台上。
5.6.3 石膏和蜡片围模法
在操作台上以1:1的比例调拌石膏和细砂。将印模组织面向上放入调拌好的石膏内,然后用调拌刀围绕印模堆砌石膏,在标记线下用石膏形成围堤,宽约3-5mm。当石膏完全硬固,用模型修整器修整石膏,在印模的周围包裹上一圈蜡片,用熔蜡封闭石膏和蜡板间的缝隙。
以上两种方法中,制作包围圈的蜡片必须至少超过印模最顶端10mm,给模型留有足够厚度的底座。
5.7 终模型的灌制
按使用说明的水粉比真空混合线固化膨胀系数小于等于0.15%牙科石膏后,用震动机震动石膏调拌碗,排除气泡。沿着颊侧的固定位置边震动边缓慢加入石膏,速度要缓慢稳定,这样才能将气泡排出。静置45分钟,将模型放入热水5分钟,使边缘整塑蜡软化,小心地将托盘从模型上分离,蜡刀去除所有多余的印模材料,注意不要损伤模型组织面。
5.8 对终模型的要求
用模型修整机小心地平整底座,使其和牙槽平面平行,底座的厚度最少应该有10mm,以防止模型的折裂。模型外围边缘有均匀的3-5mm宽度的围堤,围堤与模型边缘间的沟槽保持均匀的2-3mm深度。用磨头或锋利的小刀小心地平整围堤边缘,形成从边缘向沟槽侧的光滑斜面。注意不要碰到基托覆盖范围内的终模型表面。下颌模型磨牙后垫形态完整。平整舌体区域的石膏,使操作时容易到达舌侧的倒凹部。
上颌模型有清楚的翼上颌切迹和腭小凹的形态。终模型上明显的倒凹应该用基板蜡填补,防止损坏。
参考文献
[1] Hyde TP, Craddock HL, Gray JC, et al. A randomised controlled trial of complete denture impression materials[J]. J Dent. 2014, 42(8):895-901.
[2] Al-Ansari A. Which final impression technique and material is best for complete and removable partial dentures?[J]. Evid Based Dent. 2019, 20(3):70-71.
[3] Rajendra Prasad Bitragunta, Sashi Purna C R, Mallikarjun M. Systematic review of complete denture impression techniques[J]. Indian J Dent Adv. 2011, 3(4): 673-680.
[4] Regis RR, Alves CC, Rocha SS, et al. The importance of a two-step impression procedure for complete denture fabrication: a systematic review of the literature[J]. J Oral Rehabil. 2016, 43(10):771-777.
[5] Carlsson GE, Ortorp A, Omar R. What is the evidence base for the efficacies of different complete denture impression procedures? A critical review[J]. J Dent. 2013, 41(1):17-23.
[6] Saini, Vandana, Ruchi Singla. Biofunctional prosthetic system: A new era complete denture[J]. J Pharm Bioallied Sci. 2011, 3(1):170-172.
[7] Oh WS, Morris HF. The Principles of functional and mucostatic impressions for complete denture bases: a review[J]. Compend Contin Educ Dent. 2017, 38(10):664-667.
[8] 矫忻,赵永,刘海容,等.全口义齿闭口式印模的初步研究[J].口腔颌面修复学杂志,2006, (1):42-43.
[9] 张玉梅, 程静涛. 全口义齿原理与实践[M]. 北京:人民军医出版社,2005.
[10] 吴国锋, 张玉梅. 全口义齿临床修复规范[M]. 北京:人民军医出版社,2012.
[11] 赵铱民. 口腔修复学: 第7版[M]. 北京:人民卫生出版社,2012.
[12] 周永胜. 口腔修复学: 第3版[M]. 北京:北京大学医学出版社,2020

