前 言
本文件按照GB/T 1.1—2020《标准化工作导则 第1部分:标准化文件的结构和起草规则》的规定起草。
本文件由中华口腔医学会口腔颌面修复专业委员会提出。
本文件由中华口腔医学会归口。
本文件起草单位:由北京大学口腔医院负责起草,空军军医大学第三附属医院、四川大学华西口腔医院、上海交通大学医学院附属第九人民医院、武汉大学口腔医院、中山大学光华口腔医学院·附属口腔医院、中国人民解放军总医院、首都医科大学附属北京口腔医院、天津医科大学口腔医院、南京大学医学院附属口腔医院参与起草。
本文件主要起草人:周永胜、孙玉春、陈虎、叶红强、刘云松、张磊。
参与起草人:刘洪臣、陈吉华、于海洋、蒋欣泉、李彦、黄翠、江青松、李长义、白石柱、吴国峰、李亚男、焦婷。
引 言
近年来,随着修复工艺的不断发展,口腔修复体的制作技术也逐渐向数字化方向迈进。作为增材制造技术的一种,选择性激光熔化技术因其具有快速、准确、质量稳定等优点,逐渐被应用于口腔金属修复体的制作。
选择性激光熔化金属修复技术与传统修复的区别主要体现在以下三个方面:印模方法采用直接或
间接数字化印模技术、通过软件完成修复体设计、材料选择金属粉末以及使用选择性激光熔化设备制作金属修复体。适应证的把握、材料选择、牙体预备、数字化印模制取以及修复体设计参数的设定等是决定选择性激光熔化金属修复能否成功的关键环节,以上任何一个环节出现问题都可能影响修复体就位、适合性、修复体强度等。近年数字化技术发展迅速,但对于选择性激光熔化金属修复技术的操作和应用缺乏参考标准,制定选择性激光熔化金属修复技术临床应用专家共识势在必行。
本专家共识旨在通过推荐选择性激光熔化金属修复技术应用的规范性共识,提高选择性激光熔化金属修复治疗的质量和长期成功率。
选择性激光熔化金属修复技术的临床应用专家共识
1 范围
本文件给出了选择性激光熔化金属修复技术的临床应用的专家共识。
本文件适用于选择性激光熔化金属修复体,包括金属嵌体和高嵌体、金属全冠、烤瓷熔附金属基底冠、金属桩核、金属固定桥、烤瓷熔附金属固定桥基底、可摘局部义齿支架、全口义齿支架、颌面赝复体支架等。
2 规范性引用文件
下列文件中的内容通过文中的规范性引用而构成本文件必不可少的条款。其中,注日期的引用文件,仅该日期对应的版本适用于本文件;不注日期的引用文件,其最新版本(包括所有的修改单)适用于本文件。
WS 506-2016 口腔医疗器械消毒灭菌技术规范
3 术语和定义
下列术语和定义适用于本文件。
选择性激光熔化 selective laser melting, SLM[1-4]
一种金属增材制造技术。该技术原理如下:将计算机辅助设计(computer-aided design,CAD)的三维零件模型切片离散并规划扫描路径,通过扫描振镜控制激光束选择性地熔化金属粉末材料并快速冷却,加工完一层后,铺粉辊将粉末从粉缸刮到成形平台上,激光将新铺的粉末熔化,与上一层熔为一体,重复上述过程,直至成形过程完成,得到与三维模型相同的金属零件。
4 适应证的选择
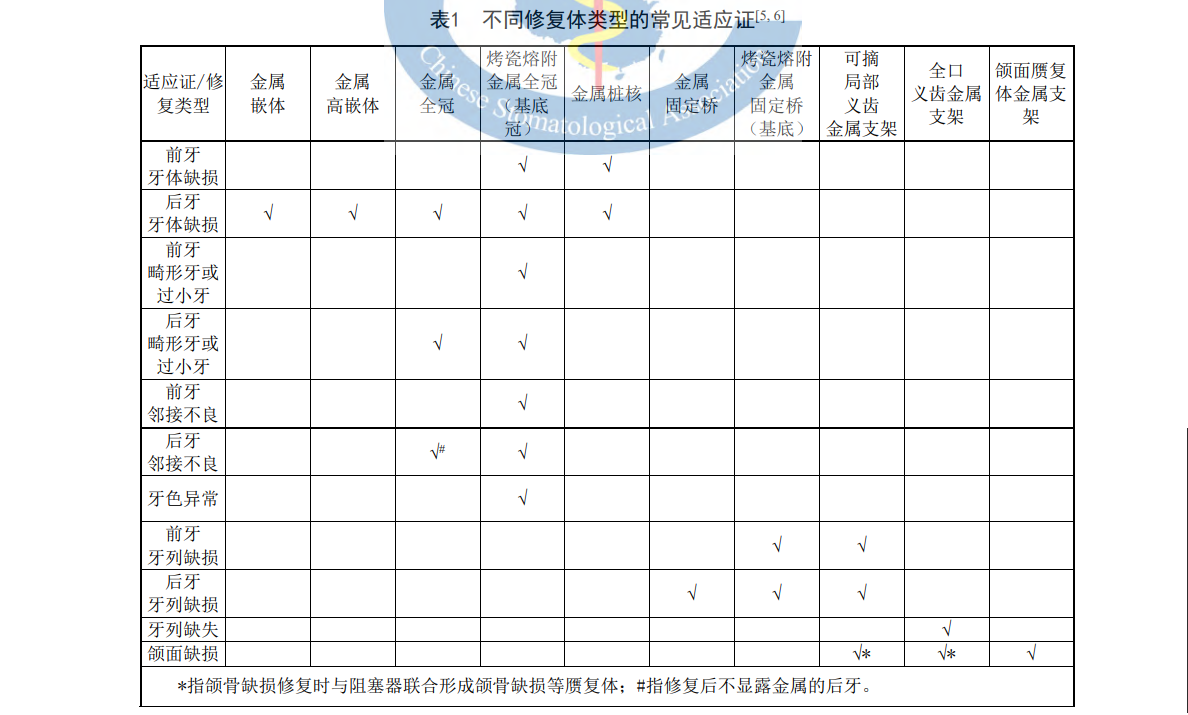
4.1 适应证(不同修复体类型的适应证见表 1)
适用于不宜采用贴面等更加微创修复技术的牙体缺损、畸形牙或过小牙、邻接不良、牙色异常等情况;适用于牙列缺损、牙列缺失、颌面缺损的修复等。
4.2 适应证选择的注意事项
下列临床情况慎用:
a) 对金属中某元素过敏者不宜使用该金属;
b) 患者主观上不愿接受金属或含金属的修复体。
5 一般操作流程[5, 6]
5.1 固定修复
根据临床适应证选择可以行选择性激光熔化金属修复的病例,选择材料,牙体预备,制取直接(口内扫描)或间接数字化印模,比色,计算机辅助设计,选择性激光熔化成型金属修复体,修复体后处理(成形后的热处理、线切割、去支撑、喷砂、打磨抛光),修复体后续制作(主要指烤瓷熔附金属全冠或固定桥基底上的烤瓷),临床试戴、粘接。除牙体预备、比色、修复体后续制作、临床试戴和粘接以外,其他步骤与传统修复均有一定区别。
5.2 可摘局部义齿修复
根据临床适应证选择可以行选择性激光熔化金属修复的病例,选择材料,牙体预备,制取直接(口内扫描)或间接数字化印模,数字化模型观测,可摘局部义齿金属支架数字化设计,选择性激光熔化成形金属支架,支架后处理,临床试戴支架、制作 记录和选牙,可摘局部义齿后续制作(排牙、制作基托蜡型、装盒装胶、打磨抛光),义齿初戴。除临床试戴支架、制作 记录和选牙、可摘局部义齿后续制作、义齿初戴以外,其他步骤与传统修复均有一定区别。
5.3 全口义齿修复
根据临床适应证选择可以行选择性激光熔化金属修复的病例,选择材料,制取传统初印模,制作传统个别托盘,或制取间接数字化印模,应用计算机辅助设计和3D打印个别托盘,制取传统终印模,灌注石膏工作模型,制取颌位关系记录,扫描印模或工作模型,计算机辅助设计并应用选择性激光熔化技术打印全口义齿支架,支架后处理,全口义齿后续制作(排牙、制作基托蜡型、装盒装胶、打磨抛光),临床试戴全口义齿,除制取传统初印模、制作传统个别托盘、制取传统终印模、灌注出石膏工作模型、制取颌位关系记录、全口义齿后续制作和临床试戴全口义齿以外,其他步骤与传统修复均有一定区别。
5.4 颌面缺损修复
主要涉及上下颌颌骨缺损赝复体可摘局部义齿支架部分、全口义齿支架部分的制作;也可用于颜面部赝复体金属支架部分的制作等。具体程序、流程可参考前述内容。
6 选择性激光熔化金属修复材料的选择
6.1 常用选择性激光熔化金属修复材料的分类
目前国内已获得注册证的选择性激光熔化金属修复材料包括钴铬合金和钛合金粉末[7-9]。不同品牌的钴铬合金和钛合金的物理机械性能存在差异,具体使用时请参照相应制造商说明[10-12]。
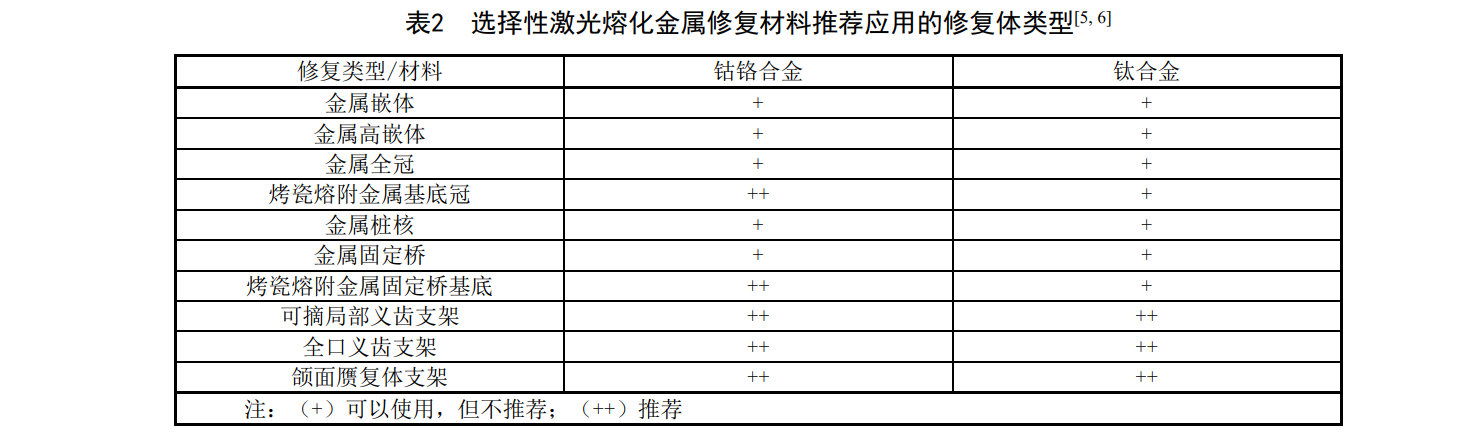
6.2 选择性激光熔化金属修复材料推荐应用的修复类型
不同金属粉末材料的性能存在差异,推荐使用的修复类型也有差别,其具体适用的修复类型见表2。临床使用时还请参照相应材料注册证上指明的适用范围/预期用途。
7 选择性激光熔化金属修复技术的牙体预备原则
a) 依据固定修复、可摘局部义齿修复、颌面缺损修复原则对修复牙或基牙进行预备;
b) 不同修复体类型和部位的最小厚度要求见表 3,临床上可依据修复体最小厚度要求进行牙体预备。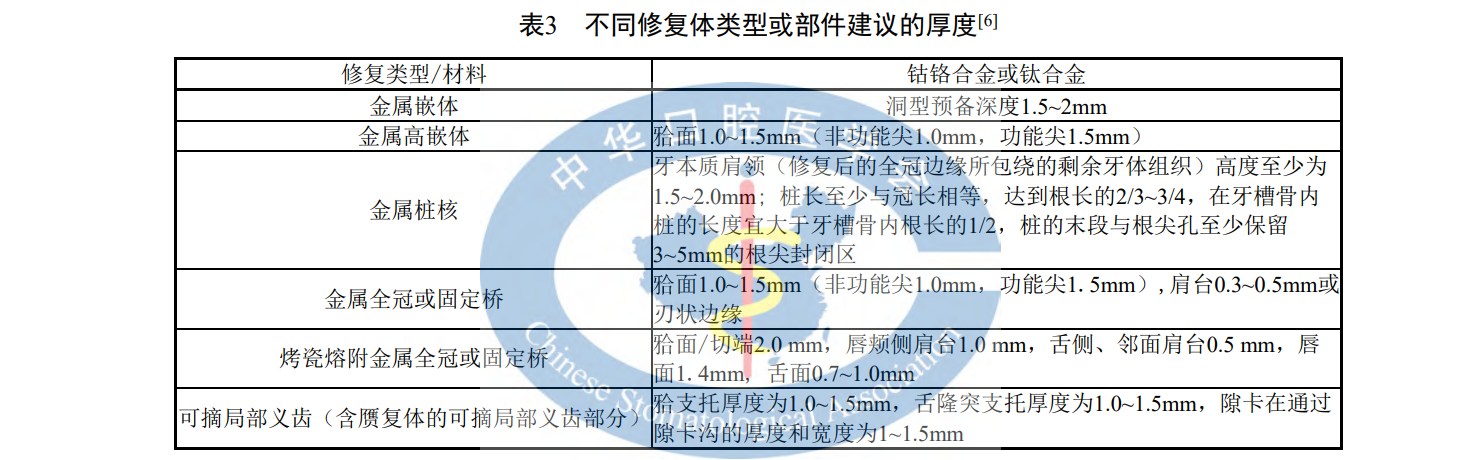
8 数字化印模的制取要求 [5, 6, 13]
8.1 直接数字化印模的制取步骤
8.1.1 扫描仪准备
扫描前宜按照制造商的要求对扫描头进行定期校准。当系统启动后,扫描头还需按照制造商的要求做到防雾化(例如预热)的准备。
扫描头属于中度危险口腔器械,在每次使用后,均需对扫描头进行清洁和消毒。使用者宜按照制造商设备说明书进行消毒灭菌,或在使用时采用屏障保护措施(扫描头保护罩等)。
8.1.2 口内准备
a) 固定修复:口内预备体宜保持干燥;边缘宜暴露清晰,确保无渗出、无遮挡,必要时使用排龈线使边缘完整暴露。
b) 可摘局部义齿修复:余留牙保持干燥,无唾液覆盖、无其他遮挡。
8.1.3 摄像头操作
a) 固定修复:
整体扫描程序依据扫描工作牙列、对颌牙列和咬合关系的顺序进行。
口内单牙列扫描的顺序,建议按照制造商推荐路径进行操作。如制造商未推荐明确的操作路径,建议按 面、唇(颊)侧/舌侧和邻接面的顺序进行扫描。当遇到隔湿困难的情况时,也可从隔湿困难的地方开始扫描。
b) 牙支持式可摘局部义齿修复:
口内单牙列扫描的顺序,建议按照制造商推荐路径进行操作。如制造商未推荐明确的操作路径,建议按舌侧、 面、唇(颊)侧的顺序扫描剩余牙列[14]。如果遇到隔湿困难的情况,也可从隔湿困难的地方开始扫描。
8.2 间接数字化印模的制取步骤
8.2.1 扫描仪准备
扫描前按制造商要求进行定期校准。
8.2.2 石膏模型准备
具体原则和要求同传统修复。
8.2.3 扫描操作
a) 固定修复
整体扫描程序:工作牙列石膏模型(和代型)、对颌石膏模型、咬合关系。
b) 可摘局部义齿修复
整体扫描程序:工作牙列石膏模型、对颌石膏模型、咬合关系。
c) 全口义齿修复
整体扫描程序:上、下颌石膏模型。
d) 颌面缺损修复
整体扫描程序:具有颌骨缺损或颜面部缺损的石膏模型。
8.3 扫描数据的质量检查
8.3.1 固定修复
预备体边缘完整,预备体表面无孔洞、无缺损,表面光滑连续;邻牙近基牙侧表面完整;对颌牙面完整;咬合关系与口内或石膏模型一致。
8.3.2 可摘局部义齿修复
模型表面基牙和缺牙区、大小连接体覆盖区无孔洞、无缺损,表面光滑连续。
8.3.3 全口义齿修复
模型表面无孔洞、无缺损,表面光滑连续。
8.3.4 颌面缺损修复
模型表面无孔洞、无缺损,表面光滑连续。
9 选择性激光熔化金属修复体形态设计
9.1 固定修复
9.1.1 模板匹配法
在牙颌模型三角网格上定义就位道和标记预备体的边缘线,软件根据预备体表面生成修复体组织面,将标准牙齿自动变形贴附到预备体三角网格上,操作者在此基础上进行参数调整、雕刻、局部变形、回切等操作形成磨光面。此方法可用来生成嵌体/高嵌体、解剖型基底冠、桥体、全冠等。
9.1.2 偏移法(offset)
在牙颌模型三角网格上定义就位道和标记预备体的边缘线,软件根据预备体表面生成修复体组织面,并偏移一定的厚度形成修复体磨光面。此方法可用来生成基底冠等。
9.1.3 镜像法
指将同一牙弓对侧同名牙的形态经镜像复制翻转至修复牙位,以获得固定修复体的形态。此方法具有更好的个性化对称特征,但需要患者对侧同名牙的形态完整,牙列基本对称。镜像法适用于一些对侧同名牙形态和位置较理想的患者,建议用于前牙固定修复体形态的辅助设计。
9.1.4 复制法
指通过复制牙体预备前的形态或诊断蜡型、诊断饰面(mock up)的形态获得固定修复体形态。其生成的虚拟修复体外形准确,在软件中需要调整的量较小,但需要基牙牙体预备前形态完好或事先制作诊断蜡型/饰面。此方法适用于前牙、后牙固定修复体的形态设计,特别是多颗前牙的外形设计。
9.2 可摘义齿修复
9.2.1 体素建模法
此方法使用虚拟黏土或虚拟蜡这一体素对象。在牙颌模型上绘制大连接体、基托固位网的轮廓线、舌杆、卡环臂、外终止线的引导线等3D曲线。在大连接体轮廓线内部生成凸起,在基托固位网轮廓线内部生成浮雕,根据引导线和相应的剖面线生成舌杆、卡环臂、外终止线等凸起,最后添加支托和导平面板,完成支架的造型。
9.2.2 多边形建模法
指在牙颌模型三角网格上绘制3D曲线,绘制出支架组织面的轮廓线,并转为边界,将支架组织面三角网格抽壳出支架壳体。此方法简单,但生成的支架不够精细,后期处理过程较费时。
9.2.3 曲面建模法
指在牙颌模型三角网格上绘制3D曲线,根据相关三角网格重建基托固位网、大连接体、小连接体、支托、舌杆、卡环臂等组件的组织面曲面,将基托固位网、大连接体、小连接体、支托组织面曲面偏移成磨光面曲面,放样出舌杆、卡环臂磨光面曲面,封闭各组件曲面创建实体,再将各实体组件合并成支架主体。
9.2.4 模板匹配法
在患者牙颌模型三角网格上标记缺牙区和余留牙的关键解剖特征点后,软件自动从模板库中筛选出最匹配的牙颌模型三角网格和相应支架组件控制点,并将这些控制点贴附到患者牙颌模型三角网格上,操作者只需略微调整控制点即可。此方法依赖于模板库和变形算法。
10 修复体设计和打印参数的设置[9,13,15]
修复体参数设置与选择性激光熔化固定修复体的就位、固位、邻接、咬合、边缘适合性和强度,可摘修复体的支持、固位、稳定和强度密切相关,所以合理的参数设计有利于提高修复体的精度和质量。具体设计参数包括固定修复体的邻接触松紧度,咬合接触松紧度,咬合面和轴壁最小厚度,粘接剂厚度,间隙厚度等;可摘修复体的大连接体、支托、花纹厚度,舌杆、小连接体、卡环臂、外终止线的宽度和厚度,基托固位网的厚度及其下方缓冲蜡的厚度,修复体组织面与模型的间隙厚度等。具体SLM参数包括摆放角度、支撑参数、层厚、激光功率、扫描速度、扫描间距、光斑直径等。在应用过程中,除按制造商说明设置参数外,建议按照每套设备制作的修复体实际情况进行微调。如需进行修复体咬合调整,还可使用虚拟架。
11 修复体打印后处理[13,15]
11.1 喷砂
对修复体表面进行喷砂处理,去除其表面残留的金属粉末。
11.2 热处理
如果制造商推荐进行热处理,则宜按照制造商设备说明书中规定的热处理条件进行热处理,以消除修复体的内应力,防止变形。
11.3 再次喷砂和去支撑
将基板从热处理炉中取出后,对修复体进行二次喷砂处理,去除热处理过程中修复体表面产生的氧化物。使用线切割机沿着基板平面切断大面积的支撑结构。采用适合工具去除修复体表面的支撑结构。
11.4 打磨和抛光
具体原则和要求同传统金属修复。
参考文献
[1] Grant G T, Campbell S D, Masri R M, et al. Glossary of digital dental terms [J]. J Prosthodont, 2016, 25(S2): S2-S9.
[2] 全国增材制造标准化技术委员会. 增材制造 术语: GB/T 35351-2017[S]. 北京: 中国标准出版社,2017: 2.
[3] Glossary of Prosthodontic Terms Committee of The Academy of Prosthodontics. The glossary of prosthodontic terms: Ninth edition [J]. J Prosthet Dent, 2017, 117(5S): e1-e105.
[4] 中华口腔医学会. 口腔医学交叉学科的数字化词汇和专业术语: T/CHSA 009-2019[S]. 2019: 5[2020-07-08]. http://www.cndent.com/archives/66756.
[5] Tamimi F, Hirayama H. Digital restorative dentistry: A guide to materials, equipment, and clinical procedures [M]. Cham: Springer International Publishing AG, 2019.
[6] 周永胜. 口腔修复学[M]. 第 3 版. 北京: 北京大学医学出版社, 2020.
[7] 林红. 口腔材料学[M]. 第 2 版. 北京: 北京大学医学出版社, 2013.
[8] Sakaguchi R L, Ferracane J L, Powers J M. Craig's restorative dental materials [M]. Fourteenth edition. St. Louis, Missouri: Elsevier, 2019.
[9] 全国口腔材料和器械设备标准化技术委员会. 牙科学 增材制造 口腔固定和活动修复用选区激光熔化金属材料: Y/T 1702-2020 [S]. 北京: 中国标准出版社, 2020: 11.
[10] Koutsoukis T, Zinelis S, Eliades G, et al. Selective laser melting technique of Co-Cr dental alloys: A review of structure and properties and comparative analysis with other available techniques [J]. J Prosthodont, 2015, 24(4): 303-312.
[11] Revilla-León M, Özcan M. Additive manufacturing technologies used for 3D metal printing in dentistry [J]. Curr Oral Health Rep, 2017, 4(3): 201-208.
[12] Konieczny B, Szczesio-Wlodarczyk A, Sokolowski J, et al. Challenges of Co–Cr alloy additive manufacturing methods in dentistry—The current state of knowledge (systematic review) [J]. Materials, 2020, 13(16): 3524.
[13] 周永胜, 佟岱. 口腔修复工艺学[M]. 第 3 版. 北京: 北京大学医学出版社, 2020.
[14] Latham J, Ludlow M, Mennito A, et al. Effect of scan pattern on complete-arch scans with 4 digital scanners [J]. J Prosthet Dent, 2020, 123(1): 85-95.
[15] 魏青松, 宋波, 文世峰. 金属粉床激光增材制造技术[M]. 北京: 化学工业出版社, 2019.

